What is Insulin Resistance and What are Its Causes
Skip to:
За много от моите пациенти, диагнозата insulin resistance (ИР) е повратния момент който ги кара да се обърнат към диетолог.
Това е така защото състоянието постепенно прогресира в преддиабет, метаболитен синдром и диабет тип 2 (ДТ2).
Освен това, ИР е свързана с повишен риск от поликистозни яйчници, инфакрти, инсулти и дори някои видове рак!
Но правилната диагноза изисква цялостна оценка – симптоми, лабораторни показатели, тегло, начин на живот – а не само няколко стойности от лабораторията!
Затова е важно резултатите да се обсъдят с опитен специалист – диетолог или ендокринолог, за да избегнете погрешни диагнози и ненужен стрес.
В случай на ИР, опитния специалист по хранене ще предложи и най-ефективния метод за лечение – диетотерапия, която е индивидуализирана, балансирана и достатъчно устойчива, за да можете да я спазвате в дългосрочен план.
Какво е инсулинова резистентност?
Инсулиновата резистентност е състояние, при което клетките в тялото реагират по-слабо на сигнала на инсулина. Това се случва, защото техните инсулинови рецептори са с намалена чувствителност.
Инсулинът сам по себе си е анаболен (изграждащ) хормон, произвеждан от панкреаса [1].
Почти всички знаят, че инсулина действа, като „отключва“ клетките, за да поемат глюкоза от кръвта. Тази глюкоза се използва за енергия или се складира:
- Като гликоген: В мускулите и черния дроб (това са ограничени депа).
- Като мазнини: Когато гликогеновите депа се запълнят, излишната глюкоза се превръща в мазнини и се складира в мастните клетки.
- Като анаболен хормон, инсулинът също така подтиква мускулите да поемат аминокиселини което е ключово за мускулния растеж.
Но освен това инсулина има и много важни потискащи ефекти!
Голяма част от порочните кръгове, които възниква при ИР, се дължат на това че част от ефектите на инсулина са неефективни при ИР.
При човек без ИР, инсулина има изключително важни фукции за:
- Потискане на производството на нова КЗ в черния дроб
- Потискане на разграждането на гликогена и белтъчините в мускулите
- Спира изпускането на свободни мастни киселини (СМК) от мастната тъкан
Инсулиновата резистентност се развива когато клетките на тези три ключови тъкани – мускули, черен дроб и мастна тъкан – загубят своята инсулинова чувствителност!
При това се нарушават и трите гореспоменати функция на инсулина, в съответните тъкани.
Защо имам инсулинова резистентност? Откъде започва развитието на инсулинова резистентност?
Развитието на инсулиновата резистентност най-вероятно не започва едновременно в черния дроб, мускули и мастна тъкан.
Съществуват митове че при инсулиновата резистентност, мускулната тъкан става по-резистентна от мастната, и това насочва повече КЗ към мастните депа.
Това е невярно, защото всъщност мастната тъкан също става резистентна на инсулина при ИР, и дори е много вероятно проблема да започва от там.
При това инсулинът не може да си свърши работата в мастните депа – да потисне неконтролируемото изпускане на свободни мастни киселини (СМК) в кръвообращенитео.
Тези СМК могат да попаднат в други тъкани и органи, като например мускулната тъкан.
Там СМК се превръщат в интермедиерни метаболитни които увреждат инсулиновата резистентност на клетките
Натрупването им в мускулите е пагубно за нормалната функция на инсулина, тъй като при здрави хора около 80% от КЗ се консумира от скелетните мускули [2].
Черният дроб обикновено развива ИР като следствие на резистентността на мускулите и мастните депа.
- Когато мускулите са резистентни, това насочва потока от КЗ към черния дроб, който ги превръща в мазнини и се омазнява.
- По същия начин и ИР на мастна тъкан насочва потока от СМК към черния дроб, което отново го омазнява и го прави резистентен.
Резистентността на черния дроб пречи на инсулина ефективно да потисне продукцията на нова глюкоза, а това води до постепенно покачване на КЗ, и прогресия към преддиабет и ДТ2.
Високият инсулин повишава риска и от поликистозни яйчници при жените.
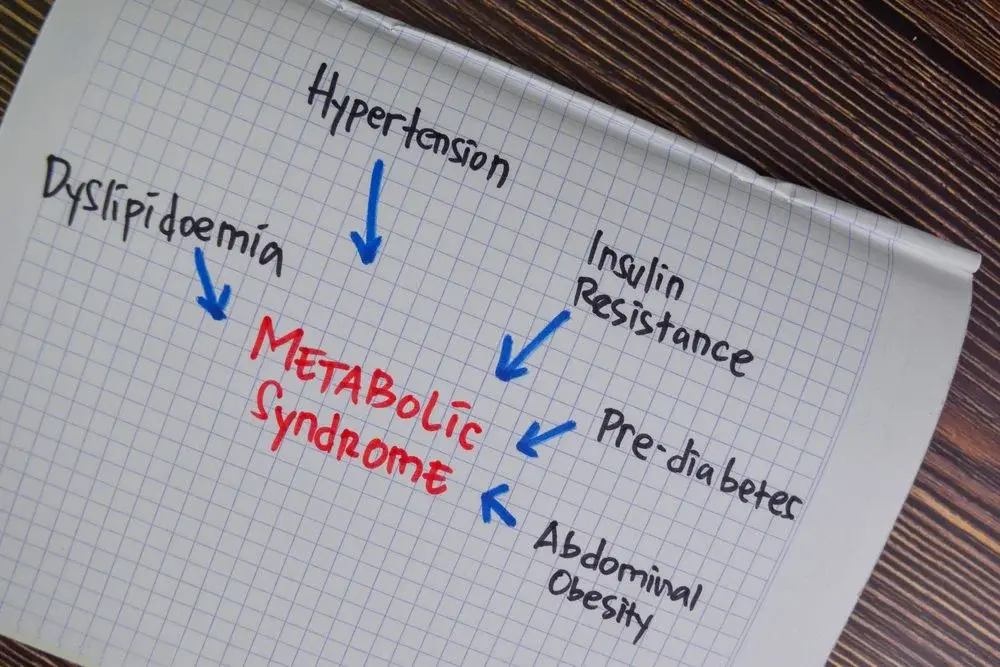
Каква е разликата между диабет и инсулиновата резистентност?
Постепенното покачване на КЗ не води веднага до диагноза диабет. Всъщност, глюкозата на гладно трябва да е под 5.6ммол/л, а диагноза диабет с поставя над 7ммол/л. Когато КЗ е между тези две стойности, се говори за преддиабет.
Преддиабетът е сигурен сигнал за ИР.
Често пъти е придружен и дори предшестван от висок инсулин, натрупване на коремни мазнини, коремно затлъстяване, високо кръвно налягане, влошен липиден профил, високи андрогени при жените и нисък тестостерон при мъжете.
Ако поне три от следните симптоми са налице, тогава можем да говорим и за синдром на инсулиновата резистентност, или метаболитен синдром [3],[4]:
- Преддиабет (КЗ на гладно над 5.6)
- Високи триглицериди (над 1.7 ммол/л)
- Нисък HDL „добър“ холестерол (под 1.3 ммол/л)
- Високо кръвно (над 130/85)
- Коремна обиколка над 80см за жени или 94см за мъже (по-точно е съотношението над 0.5 за талия/ръст)
Диацилглицеролите могат да се натрупват и в панкреаса, където най-вероятно намаляват капацитета му за производство на инсулин.
Комбинацията от намален капацитет и инсулинови нива, с повишените нужди води до повишаване на КЗ над 7 и състоянието преминава в диабет тип 2.
Статистиката показва, че над 50% от хората с ИР прогресират до ДТ2 [5].
Добрата новина е, че ИР и дори начален захарен диабет тип 2 се считат за обратими състояния, но само чрез навременни и решителни промени в начина на живот.
Инсулинът ли е виновен за епидемията от инсулинова резистентност?
Инсулиновата чувствителност на трите основни тъкани – мускули, мазнини и черен дроб – може да е намалена по две основни причини – намален брой инсулинови рецептори, или потискане на сигнализацията на самите рецептори.
Повечето хора си представят че излишъка от инсулин и глюкоза причинява намалена чувствителност като намалява броя на рецепторите.
Но всъщност много преди това се потиска сигнализацията на самите рецептори, и инсулина или глюкозата нямат нищо общо с това.
Както бе споменато, това увреждане най-вероятно се дължи на натрупването на вещества като диацилглицероли. Те се натрупват поради много фактори, като излишък от калории, повишено възпаление, различни хормони и други.
Именно те се натрупват в мембраните на мускулни клетки, черен дроб и мастна тъкан. Развитието на ИР в тези тъкани води до повишение на серумния инсулин, а не обратното.
Всъщно е съвсем нормално секрецията на инсулина да се стимулира, когато в кръвта се повишат нивата на глюкоза и/или аминокиселини (от протеини в храната).
Освен това, секрецията на инсулин никога не спира при здрави хора. Панкреасът поддържа постоянно, базово ниво на инсулин дори по време на глад.
Тъй като инсулинът стимулира съхранението на мазнини, той често е обвиняван за епидемията от затлъстяване, а то от своя страна е свързано с ИР.
Съществува вярване, че поддържането на нисък инсулин предпазва от напълняване и предотвратява развитието или прогресията на ИР.
Но, истината е, че натрупването на мазнини зависи от общия калориен баланс, а не само от инсулина:
- Ако сте в калориен дефицит (приемате по-малко калории, отколкото горите), ще отслабвате въпреки инсулиновите пикове след всяко хранене.
- Ако сте в калориен излишък (приемате повече калории), ще напълнявате, дори и инсулина да е сравнително нисък (той никога не е 0) и без пикове.
Тялото може да складира мазнини дори при нисък инсулин.
Например, при консумация мазнини се активира друг хормон, наречен стимулиращ ацилирането протеин (ASP), който насочва излишните мазнини директно към мастните депа [6].
Затова имa хора които не консумират въглехидрати и пак не могат да отслабнат – те не са в калориен дефицит и мазнините се трупат чрез ASP.

От какво се причинява инсулиновата резистентност?
ИР е резултат от натрупване на няколко типа натоварвания върху организма – енергиен излишък, генетична предразположеност, липотоксичност, липса на движение и загуба на мускули, и дори употребата на някои лекарства.
Генетична предразположеност
Инсулиновата резистентност има ясно изразена генетична предиспозиция [7]. Няма обаче конкретен ген, който напълно да обясни ИР. Състоянието има полигенна основа, тъй като са открити са десетки генетични варианти, които [8],[9]:
- влияят върху инсулиновата сигнализация и глюкозния метаболизъм (IRS1, GCKR, GRB14)
- регулират разпределението на мастната тъкан и инсулиновата чувствителност на мастната тъкан (PPARγ, NAT2)
- повлияват апетита и риска от затлъстяване (FTO, MC4R)
- засягат едновременно инсулиновата чувствителност и функцията на β-клетките (TCF7L2).
Въпреки това, големи клинични изпитвания показват, че промените в начина на живот могат значително да намалят или напълно да избегнат риска от ИР и диабет тип 2 – независимо от гените [10].
Гените задават предиспозицията, но не гарантират заболяване. Енергиен баланс, физическа активност и тегло често имат по-силен ефект от генетичната предразположеност.
Хроничен енергиен излишък
Проучванията показват, че натрупването на мазнини, дори в рамките на нормалното телесно тегло, може да доведе до развитие на инсулинова резистентност [11], [12].
Например, едно от изследванията по темата показва, че ако преяждате само за един месец и качите около 3 кг, това може да намали чувствителността Ви към инсулина с над 10 %, измерено чрез [13]:
- повишени нива на инсулин и глюкоза на гладно;
- по-висок HOMA-IR;
- пониженa инсулинова чувствителност, измерена със златния стандарт – хиперинсулинемичен еугликемичен кламп.
Друго проучване при млади, слаби и физически активни хора показват че само един ден на преяждане (с 78% над нужните калории, предимно мазнини) води до 28% спад в цялостната инсулинова чувствителност [14].
В случая, този спад е измерен чрез промяната на кривата на КЗ след ОГТТ, а показателите на гладно остават непроменени.
Вероятната причина е бързото натрупване на липиди в мускулите и черния дроб. Това активира специфични ензими (PKC-θ и PKC-ε), които блокира сигнала на инсулина на клетъчно ниво.
Друго изследване показва че покачването на тегло може да доведе до инсулинова резистентност дори при деца в около 1/3rd от случаите [15].
А ако вече има развито затлъстяване, изследване сред 3,423 човека показва че вероятността за ИР е около 32 пъти по-голяма отколкото при хора с нормално тегло [16].
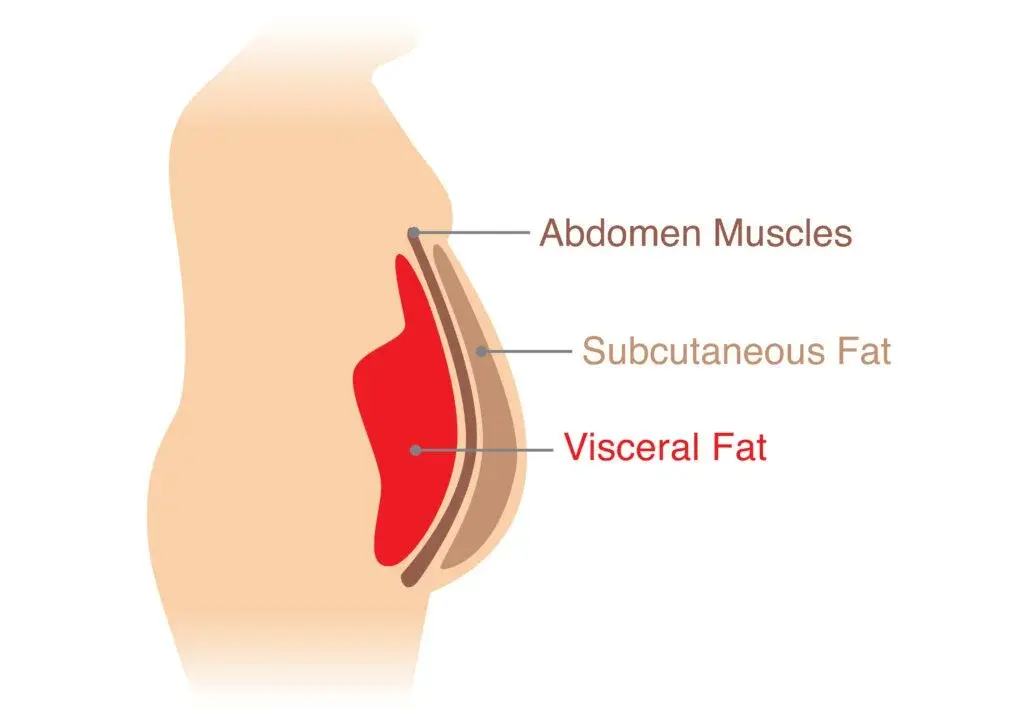
Затлъстяване с натрупване на висцерални и ектопични мазнини
Когато клетките на подкожната мастна тъкан достигнат предела на разширяването си, както и поради хормонални или други причини, излишъкът от енергия се пренасочва принудително, под формата на свободни мастни киселини (СМК) към:
- Мазнини разположени около органите, наречени висцерални [17]
- Мазнини в някои органи, като черен дроб и мускули, при което се наричат ектопични
Множество проучвания потвърждават, че високото количество СМК в кръвта е свързано с ИР [18], [19], [20].
Това води до ИР на трите ключови тъкани регулиращи инсулиновата чувствителност [21], [22], [23].
Трудно е да се каже коя от тъканите се засяга първа, но засягането на мастната тъкан се изразява в следното:
- Подложена на стрес и намалено кръвообращение поради препълване с мазнини, в мастната тъкан се развива възпаление и тя намалява своята способност да реагира на инсулина.
- Без инсулина се арушава синтезата на глицерол-3-фосфат, който нормално задържа мастните киселини вътре под формата на триглицериди.
- Едновременно с това поради ИР инсулинът вече не може да потиска липолизата. Резултатът е масивно освобождаване на СМК.
- Част от тях се пренасочват към висцералните мастни депа, но те развиват ИР още по-бързо, и изпускат СМК още по-лесно.
В черния дроб успоредно се развиват следните процеси:
- В черният дроб натрупаните ектопични мазнини – липидни метаболити, особено диацилглицерол (ДАГ).
- ДАГ активират ензими (PKC-ε) които блокират инсулиновата сигнализация, поради което инсулина не потиска черният дроб и той не спира да произвежда глюкоза.
- Парадоксално, глюкозата продължава да навлиза свободно в черния дроб чрез инсулино-независимия транспортер GLUT2 и той продължава да синтезира нови СМК.
В мускулната тъкан се случва следното:
- Инфилтрацията на ектопични мазнини (ДАГ) в мускулите активира ензим подобен на този в черния дроб (PKC-θ). Той отново саботира инсулиновата сигнализация и блокира извеждането на GLUT4 към мембраната.
- Така мускулите остава без енергия, а неусвоената глюкоза се връща в черния дроб, и се трансформира в СМК.
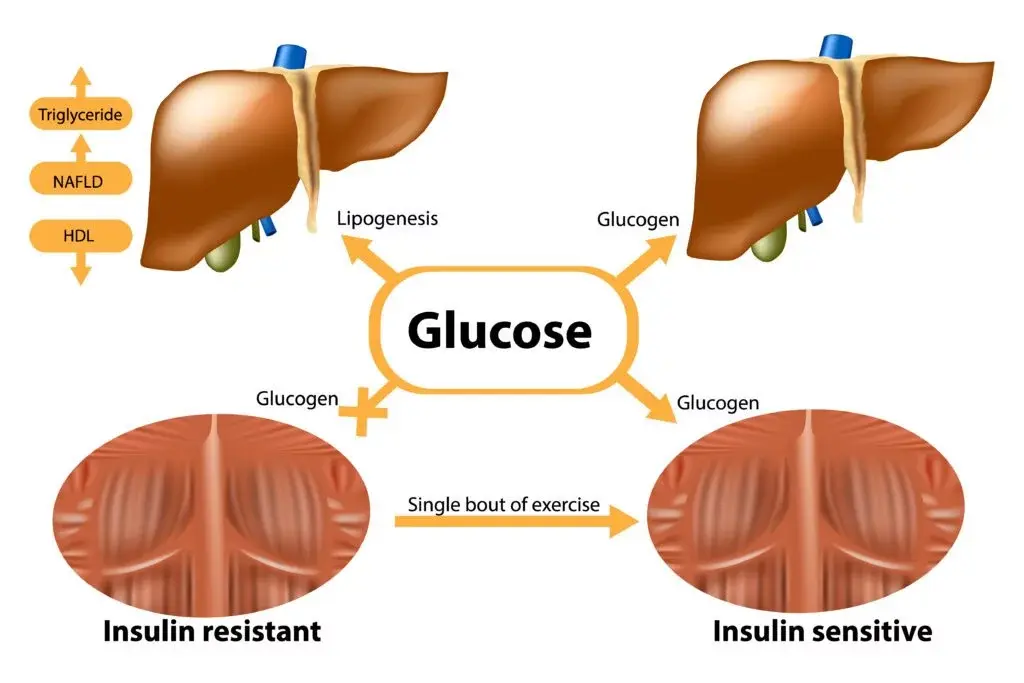
Обездвижване, стареене и загуба на мускулната тъкан
Заседналият начин на живот също намалява инсулиновата чувствителност [24], [25].
Мускулът усвоява глюкоза не само под влияние на инсулин, но и директно при съкращение.
При физическа активност се увеличава транспортера й – GLUT4, а глюкозата се усвоява едновременно и без необходимост от инсулин.
Обратно, при заседнал начин на живот:
- големи мускулни групи почти не се съкращават
- експресията и мобилизацията на GLUT4 намалява
- на практика голяма част от мускулатурата се превръща в неефективен орган за усвояване на глюкоза
Когато заседналия начин на живот продължава с години, и особено ако е придружен с нередовно хранене и нередовен или нисък прием на протеини:
- мускулната маса, особено в крайниците, намалява (саркопения);
- намалява и общият резервоар, в който глюкозата може да се складира след хранене;
- развива се саркопенично затлъстяване при което талията е повишена дори при нормално или само леко наднормено тегло
Ниската физическа активност забързва и стареенето на мускулатурата, което води до:
- Дисфункция на митохондриите и оксидативен стрес
- Развива се миостеатоза (ектопични мазнини в мускулите, най-често ДАГ) при което се развива ИР дори при нормално количество мускулна маса.
Всичко това потиска нормалната инсулинова сигнализация и води до ИР както на мускулната тъкан, така и на цялото тяло.
Но проучвания при възрастни хора, които се движат редовно и поддържат добра физическа форма, инсулиновата чувствителност и митохондриалната функция могат да са сходни с тези на по-млади тренирани лица [26], [27].
Т.е. голяма част от „възрастовата“ ИР е резултат от вторично стареене – по-малко движение, повече мазнини, по-малко мускули – а не от хронологичната възраст сама по себе си.
Други фактори с възможна роля за развитие на ИР
Редица други фактори имат възможна връзка с развитието на ИР, като например:
- Някои лекарства: кортикостероиди, по-стари β-блокери, тиазидни диуретици, някои статини (за висок холестерол), някои антидепресанти и атипични антипсихотици.
- Преяждане с фруктоза – метаболизмът на фруктозата може да се осъществи само в черния дроб. Гликогеновите запаси на черния дроб могат бързо да бъдат попълнени при висок енергиен прием, а излишъкът от фруктоза води до повишен синтез на свободни мастни киселини [28], [29]. Но фруктозата от цели плодове в рамките на нормален калориен прием не се свързва с ИР и дори може да намалява риска [30].
- Индустриалните масла, като например изкуствено хидрогенираните масла (транс-мазнини), също са свързани с инсулиновата резистентност [31], [32]. Освен това те имат драматичен ефект върху холестерола,, което ускорява атеросклерозата и увеличава риска от инфаркт и инсулт [33].
- Дефицит на магнезий – той е кофактор в инсулиновата сигнализация, и по-високият му прием често се свързва с по-нисък HOMA-IR и по-нисък риск от МетС, но най-ясни ползи от суплементация се виждат при хора с дефицит или висок риск. Но при хора с нормални нива ефектът е слаб.
- Дефицит на витамин Д – при хора с дефицит и ИР, суплементацията с вит. Д може да има някои ползи. Важно е да вземате адекватна доза витамин Д с правилната храна.
Какви са симптомите на инсулиновата резистентност?
За съжаление симптомите на инсулиновата резистентност са много неспецифични. Те могат да бъдат причинени от твърде много различни състояния. Примери за неспецифични симптоми на инсулинова резистентност включват:
- Чувствате се по-уморени от обикновено
- Сънливост – дори след добър сън през нощта
- Треперене и глад – подобни на хипогликемия епизоди, дължащи се на инсулинови скокове
- Натрупване на мазнини в областта на корема
- Трудности при отслабване
- Високо кръвно налягане
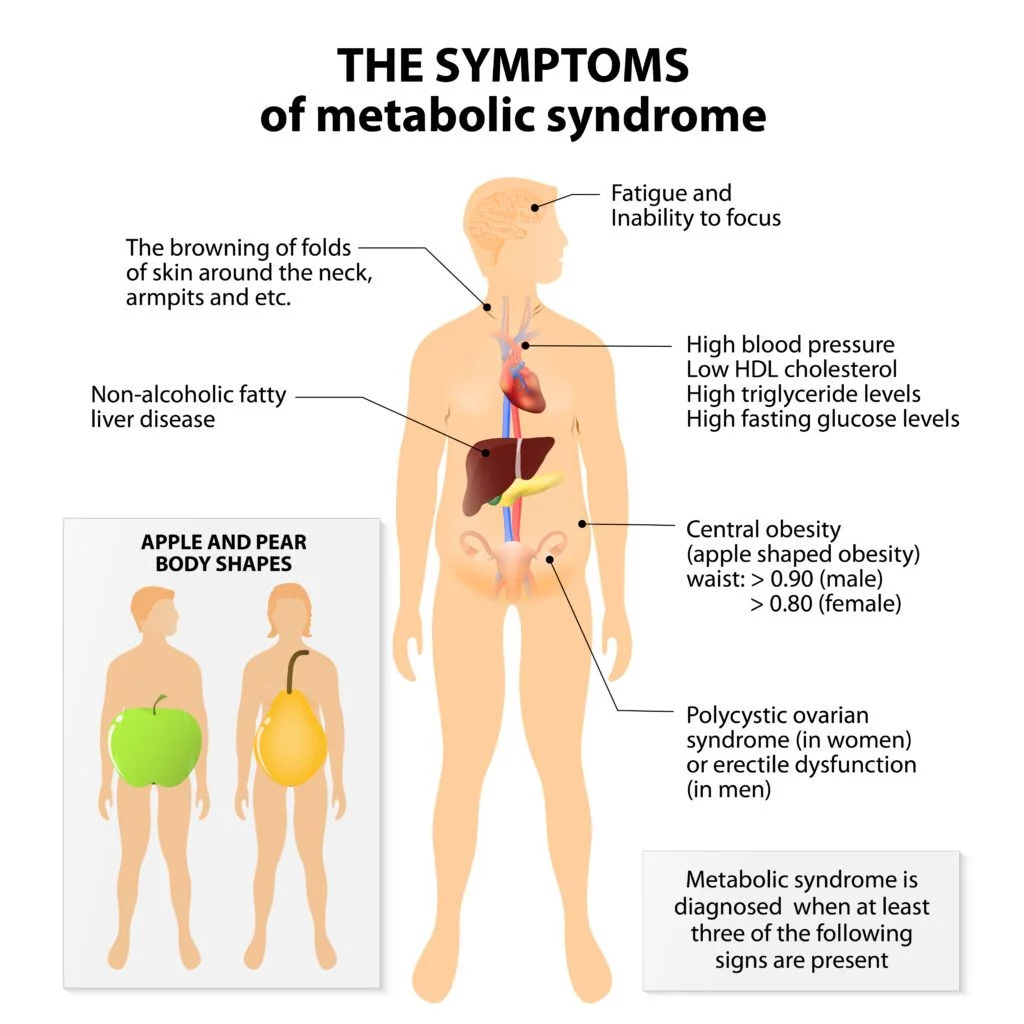
Инсулинова резистентност може да бъде придружен от хиперурикемия (висока пикочна киселина) и акантозис нигриканс (Acanthosis nigricans).
Acanthosis nigricans е състояние на кожата, което включва потъмняване и удебеляване, най-често в гънките на тялото като врата, подмишниците, слабините, лактите и коленете.
Най-често признаците са леки или изобщо липсват докато не настъпят усложнения като метаболитен синдром или дори диабет тип 2
Диагнозата „метаболитен синдром“ се поставя, ако отговаряте на 3 или повече от следните 5 критерии [34]:
- Обиколка на талията над 102 см
- Кръвно налягане над 130/85 mmHg
- Триглицериди на гладно над 1,7 mmol/l (150 mg/dl)
- HDL холестерол на гладно под 1,0 mmol/l (40 mg/dl)
- Преддиабет – кръвна захар на гладно над 5,5 mmol/l (100 mg/dl).
Преддиабетът е един от най-честите елементи на ИР и метаболитния синдром. Той се развива когато КЗ на гладно се вдигне над 5,5 mmol/l, но още не достига 7 mmol/l.
Над 7 mmol/l КЗ измерена на гладно вече говорим за диабет тип 2, който има следните симптоми:
- Повишена жажда и често уриниране
- Сухота в устата, подути и нежни венци
- По-чести инфекции
- Раните заздравяват много по-бавно
- Замъглено зрение, главоболие, изтръпване на ръцете и краката
Кога да направите изследване за инсулинова резистентност?
Редовните профилактични изследвания на кръвната захар и инсулиновата чувствителност са един от най-ефективните начини за превенция на усложненията на ИР.
В много случаи нарушенията в обмяната на глюкозата започват години преди поставяне на диагноза, затова е важно да се търсят активно при хора с повишен риск, дори да нямат оплаквания.
Препоръчително е редовно да си правите изследвания за инсулинова резистентност и диабет, особено ако:
- сте на възраст над 40 години
- имате наднормено тегло и/или коремно затлъстяване
- имате заседнал начин на живот
- имате роднини с диабет тип 2
- имате високо кръвно налягане
- имате висок холестерол or триглицериди
При такива рискови фактори е разумно поне веднъж годишно да се проверяват кръвна захар на гладно, инсулин на гладни и гликиран хемоглобин HbA1c.
Гликираният хемоглобин дава информация за това какви са били средните нива на кръвната Ви захар в дългосрочен план.
Глюкозата от кръвта може да се свърже с хемоглобина и тъй като еритроцитите обикновено живеят 100-120 дни, можете да използвате този показател, за да измерите средните нива на кръвната си захар за последните 2-3 месеца.
Ако А1с е над 5,7%, това е показател за инсулинова резистентност, а над 6,5% – за диабет. HbA1c съответства на определена прогнозна средна стойност на КЗ:
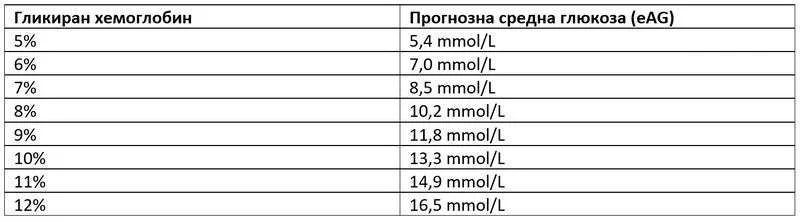
Точността на HbA1c зависи от живота на червените кръвни клетки. Състояния като анемии, бъбречна недостатъчност или кръвотечение могат да го фалшиво занижат или повишат.
Как се прави изследване за инсулинова резистентност?
Най-точният метод за оценка на инсулиновата чувствителност е т.нар. хиперинсулинемичен еугликемичен кламп (ХЕК) – „златен стандарт“, който директно измерва усвояването на глюкоза. Този тест обаче се използва само в научни центрове.
В практиката разчитаме на тестове, които индиректно съдят за инсулиновата резистентност (ИР) чрез измерване на глюкозния толеранс.
Оралният глюкозо-толерансен тест (ОГТТ) с 75 g глюкоза е най-информативният рутинен метод. Той показва реакцията на панкреаса и тъканите на реално натоварване, което го прави по-точен от единични измервания на гладно. Норми на ОГТТ:
- КЗ 0мин: под 5,5 mmol/l (5.6−6.9 е преддиабет – признак за ИР)
- КЗ 60мин: под 11 mmol/l (над 11 е диабет)
- КЗ 120мин: под 7.8 mmol/l (над 7.8 е ИР)
ОГТТ може да се прави при нужда и по-често от веднъж годишно, например на всеки 3–6 месеца при промяна в тегло или диета. Няма риск от „изчерпване на панкреаса“.
Измерването на глюкоза и инсулин на гладно остава полезно, особено за изчисляване на индексите HOMA-IR и QUICKI [35].
- HOMA-IR: Оптимална стойност е 1, а стойност над 2 говори за ИР.
- QUICKI: Нормата е 0.35−0.45. Стойност под 0.339 е ИР.
- Глюкоза на гладно над 5.5 mmol/L също говори за предиабет и косвено за ИР.
Измерването на инсулин има ограничения (различни методики, вариабилност между лаборатории). Въпреки това, проучванията сочат:
- 2.5–10 μIU/ml е норма.
- 10 и 18 μIU/ml сочат възможна ИР.
- Над 18 μIU/ml – ИР е много вероятна.
- По време на ОГТТ: Инсулин над 150 за първия час и над 60 за втория час също са показател за ИР.
Тестовете като ОГТТ, КЗ и инсулин се влияят силно от дните преди изследването.
Каква е подготовката за изследване за инсулинова резистентност?
Преди изследване за ИР, пациента трябва да е наясно с няколко фактора, който може да опорочат резултатите от изследването, и задължително да ги съобщи на избраният специалист.
Фактори като продължително гладуване, кетогенно хранене, тежко боледуване или злоупотреба с алкохол могат да влошат резултатите и да създадат фалшива картина за влошен толеранс [36].
Препоръчва се преди теста да имате поне 3 дни нормален прием на въглехидрати (около 150 g/ден). Ако попадате в рискова категория (гладуване, хранителни разстройства и др.), задължително уведомете лекуващия лекар.
Ако смятате, че може да имате ИР или вече сте получили такава диагноза, най-разумната стъпка е да се консултирате с опитен специалист, с чиято помощ да започнете ефективна диетотерапия.
Най-успешният подход за справяне с проблема е именно диетотерапията, когато тя е индивидуализирана, балансирана и устойчива за спазване в дългосрочен план.
If you found this article helpful, feel free to follow me on social media for more evidence-based content.
Д-р Димитър Маринов
Често задавани въпроси (FAQ)
1. Може ли инсулиновата резистентност да се излекува напълно?
Инсулиновата резистентност често може да се подобри значително и дори да влезе в ремисия – особено при отслабване, повече движение и подобряване на храненето и съня. При част от хората лабораторните стойности се нормализират напълно, но ако старите навици се върнат, рискът ИР отново да се появи остава. Затова говорим по-скоро за контрол и ремисия, отколкото за окончателно „излекуване“.
2. Колко килограма трябва да сваля, за да подобря инсулиновата си чувствителност?
Дори 5–7% от теглото (например 4–5 кг при тегло 80 кг) често водят до осезаемо подобрение на инсулиновата чувствителност и намален риск от диабет тип 2. При по-изразено затлъстяване обичайно целим редукция от 10–15% от изходното тегло за по-силен ефект върху риска и съпътстващите заболявания. Конкретната цел трябва да се уточни според здравословното състояние, възрастта и съпътстващите заболявания.
3. Мога ли да започна метформин, Оземпик, Вегови или Мунджаро при инсулинова резистентност?
За започване на медикаментозна терапия при ИР е необходима консултация и назначение от лекар. Метформинът като цяло няма особено добър ефект по отношение на теглото при повечето пациенти. От друга страна, медикаменти като Вегови and Mounjaro могат да доведат до драматична редукция на тегло и да редуцират риска от прогресия към диабет с 70-90%.
Важно! Тези медикаменти имат показания, противопоказания, странични ефекти и изискват проследяване. Неправилната им употреба може да доведе до нежелани реакции и да замъгли реалната картина на състоянието.
Научни Източници:
- Sonksen P, Sonksen J. Insulin: understanding its action in health and disease. Br J Anaesth. 2000;85(1):69–79. doi:10.1093/bja/85.1.69
- Fujimoto BA, Young M, Nakamura N, et al. Disrupted glucose homeostasis and skeletal-muscle-specific glucose uptake in an exocyst knockout mouse model. J Biol Chem. 2021;296:100482. doi:10.1016/j.jbc.2021.100482
- Haffner SM, Valdez RA, Hazuda HP, et al. Prospective analysis of the insulin-resistance syndrome (syndrome X). Diabetes. 1992;41(6):715–722. doi:10.2337/diab.41.6.715
- Park YW, Zhu S, Palaniappan L, et al. The metabolic syndrome: prevalence and associated risk factors in the US population. Arch Intern Med. 2003;163(4):427–436. doi:10.1001/archinte.163.4.427
- Tabák AG, Herder C, Rathmann W, Brunner EJ, Kivimäki M. Prediabetes: a high-risk state for diabetes development. Lancet. 2012;379(9833):2279–2290. doi:10.1016/S0140-6736(12)60283-9
- Cianflone K. Acylation stimulating protein and the adipocyte. J Endocrinol. 1997;155(2):203–206. doi:10.1677/joe.0.1550203
- Kodama K, Tojjar D, Yamada S, et al. Ethnic differences in the relationship between insulin sensitivity and insulin response: a meta-analysis. Diabetes Care. 2013;36(6):1789–1796. doi:10.2337/dc12-1235
- Brown AE, Walker M. Genetics of insulin resistance and the metabolic syndrome. Curr Cardiol Rep. 2016;18(8):75. doi:10.1007/s11886-016-0755-4
- Dimas AS, Lagou V, Barker A, et al; MAGIC Investigators. Type 2 diabetes susceptibility variants and quantitative glycemic traits. Diabetes. 2014;63(6):2158–2171. doi:10.2337/db13-0949
- DNSG of the EASD. Evidence-based European recommendations for the dietary management of diabetes. Diabetologia. 2023;66(6):965–985. doi:10.1007/s00125-023-05894-8
- Erdmann J, Kallabis B, Oppel U, et al. Development of hyperinsulinemia and insulin resistance during early weight gain. Am J Physiol Endocrinol Metab. 2008;294(3):E568–E575. doi:10.1152/ajpendo.00560.2007
- Danielsson A, Fagerholm S, Ost A, et al. Short-term overeating induces insulin resistance in fat cells in lean humans. Mol Med. 2009;15(7–8):228–234. doi:10.2119/molmed.2009.00037
- Tam CS, Viardot A, Clément K, et al. Short-term overfeeding may induce peripheral insulin resistance in humans. Diabetes. 2010;59(9):2164–2170. doi:10.2337/db10-0162
- Parry SA, Woods RM, Hodson L, Hulston CJ. A single day of excessive fat intake reduces insulin sensitivity. Nutrients. 2017;9(8):818. doi:10.3390/nu9080818
- Viner RM, Segal TY, Lichtarowicz-Krynska E, Hindmarsh P. Prevalence of the insulin resistance syndrome in childhood obesity. Arch Dis Child. 2005;90(1):10–14. doi:10.1136/adc.2003.036467
- Ervin RB. Prevalence of metabolic syndrome among adults: United States, 2003–2006. Natl Health Stat Report. 2009;(13):1–7.
- Anjana M, Sandeep S, Deepa R, et al. Visceral and central abdominal fat and diabetes in Asian Indians. Diabetes Care. 2004;27(12):2948–2953. doi:10.2337/diacare.27.12.2948
- Boden G, Shulman GI. Free fatty acids in obesity and type 2 diabetes. Eur J Clin Invest. 2002;32 Suppl 3:14–23. doi:10.1046/j.1365-2362.32.s3.3.x
- Yu C, Chen Y, Cline GW, et al. Mechanism by which fatty acids inhibit IRS-1–associated PI3K activity in muscle. J Biol Chem. 2002;277(52):50230–50236. doi:10.1074/jbc.M200958200
- Kelley DE, Goodpaster BH. Skeletal muscle triglyceride and insulin resistance. Diabetes Care. 2001;24(5):933–941. doi:10.2337/diacare.24.5.933
- Guo ZK. Intramyocellular lipid kinetics and insulin resistance. Lipids Health Dis. 2007;6:18. doi:10.1186/1476-511X-6-18
- Paolisso G, Tataranni PA, Foley JE, et al. Fasting non-esterified fatty acids and risk of NIDDM. Diabetologia. 1995;38(10):1213–1217. doi:10.1007/BF00422371
- Belfort R, Mandarino L, Kashyap S, et al. Dose-response effect of elevated FFA on insulin signaling. Diabetes. 2005;54(6):1640–1648. doi:10.2337/diabetes.54.6.1640
- Balkau B, Mhamdi L, Oppert JM, et al; EGIR-RISC Study Group. Physical activity and insulin sensitivity: the RISC study. Diabetes. 2008;57(10):2613–2618. doi:10.2337/db07-1605
- Nelson RK, Horowitz JF, Holleman RG, et al. Daily physical activity predicts insulin resistance. Int J Behav Nutr Phys Act. 2013;10:10. doi:10.1186/1479-5868-10-10
- Safdar A, Hamadeh MJ, Kaczor JJ, et al. Aberrant mitochondrial homeostasis in skeletal muscle of sedentary older adults. PLoS One. 2010;5(5):e10778. doi:10.1371/journal.pone.0010778
- Zampieri S, Pietrangelo L, Loefler S, et al. Lifelong exercise delays age-associated skeletal muscle decline. J Gerontol A Biol Sci Med Sci. 2015;70(2):163–173. doi:10.1093/gerona/glu006
- Basciano H, Federico L, Adeli K. Fructose, insulin resistance and metabolic dyslipidemia. Nutr Metab (Lond). 2005;2:5. doi:10.1186/1743-7075-2-5
- Stanhope KL, Schwarz JM, Keim NL, et al. Fructose-sweetened beverages increase visceral adiposity and decrease insulin sensitivity. J Clin Invest. 2009;119(5):1322–1334. doi:10.1172/JCI37385
- Weber KS, Simon MC, Strassburger K, et al; GDS Group. Habitual fructose intake, insulin sensitivity and fatty liver index. Nutrients. 2018;10(6):774. doi:10.3390/nu10060774
- Risérus U. Trans fatty acids and insulin resistance. Atheroscler Suppl. 2006;7(2):37–39. doi:10.1016/j.atherosclerosissup.2006.04.008
- Angelieri CT, Barros CR, Siqueira-Catania A, Ferreira SR. Trans fatty acid intake and insulin sensitivity. Braz J Med Biol Res. 2012;45(7):625–631. doi:10.1590/S0100-879X2012007500071
- Lopez-Garcia E, Schulze MB, Meigs JB, et al. Trans fat intake and biomarkers of inflammation and endothelial dysfunction. J Nutr. 2005;135(3):562–566. doi:10.1093/jn/135.3.562
- Huang PL. A comprehensive definition for metabolic syndrome. Dis Model Mech. 2009;2(5–6):231–237. doi:10.1242/dmm.001180
- Singh Y, Garg MK, Tandon N, Marwaha RK. HOMA-IR and its cut-off to identify metabolic syndrome in Indian adolescents. J Clin Res Pediatr Endocrinol. 2013;5(4):245–251. doi:10.4274/Jcrpe.1127
- Grandl G, Straub L, Rudigier C, et al. Short-term ketogenic diet induces more severe hepatic insulin resistance than a high-fat diet. J Physiol. 2018;596(19):4597–4609. doi:10.1113/JP275173
